6.8 兆円 武田薬品のシャイアー吸収買収に潜む一抹の不安
記事コピー (東洋経済 = 6-11-18)
◇ ◇ ◇
武田、7 兆円買収を正式提案 欧シャイアーと合意へ
株主の同意焦点に
武田薬品工業は 8 日、アイルランドの製薬大手シャイアーに対して正式に買収提案する。 シャイアーは同日開く取締役会で提案に対する諾否を決議する。 両経営陣は買収金額ですでに折り合っており、合意する可能性が高い。 買収総額は 7 兆円規模で、日本企業の M & A (合併・買収)としては過去最大となる。 買収の成立には両社の株主の同意が必要になる。
8 日にも両社が発表する。 買収が実現すれば売上高の合算は 3 兆円を超え、世界トップ 10 に入る巨大製薬会社が誕生する。 武田は 7 日に取締役会を開き、提案内容について了承を得た。 両社の経営陣は総額 460 億ポンド(約 6 兆 8,000 億円)の買収金額で一致しており、金額以外の諸条件を詰めているもようだ。 武田は現金と新株を組み合わせてシャイアーの全株を取得し、同社を完全子会社にすることを目指す。 実現すれば現在ロンドン証券取引所に上場するシャイアーは上場廃止となる見込み。 武田はシャイアーが強みを持つ希少疾患領域の医薬品事業を取得することで、研究開発力の強化と収益力の改善を狙う。
今回の買収を巡っては武田が 3 月末から複数回にわたってシャイアーに買収条件を提示。 当初シャイアーに 1 株あたり約 44 ポンドの対価を支払い、全株式を取得することを提案していたが「成長性や製品を過小評価している」とシャイアー側が拒否していた。 武田は 4 月 25 5日に 1 株 49 ポンド、総額 460 億ポンドとなる条件に引き上げ、シャイアーがこの条件を株主に推奨する方針を公表した。 武田は英国のルールに基づき、ロンドン時間 5 月 8 日(日本時間 9 日午前 1 時)を期限に買収提案を正式に表明する必要があった。
買収成立にはシャイアーが株主総会で 75% の賛成を得ることが前提になる。 武田も時価総額と同程度の新株を発行することになるため、株主総会で承認を求めるとみられる。 買収条件に対する武田とシャイアーの株主の判断が最大の焦点となる。 世界の製薬会社の売上高はトップがスイスのロシュで 543 億ドル(5 兆 9,600 億円)、米ファイザー(5 兆 6,300 億円)、スイス・ノバルティス(5 兆 3,000 億円)などが続く。 武田の売上高は 1 兆 7,000 億円で世界 18 位。 シャイアーの売上高は約 1 兆 6,000 億円で 19 位。 買収が成立すれば、米ギリアド・サイエンシズ(2 兆 7,000 億円)を抜き、世界 9 位に躍り出る。 (nikkei = 5-7-18)
気管チューブ「切開後 2 週間は注意を」 死亡事例調査
呼吸を確保するために気管を切開して入れたチューブが、外れたり気管以外に誤って入ったりして患者が死亡した事例が、全国の医療機関で約 2 年半で 7 例あったと、日本医療安全調査機構が 5 日、発表した。 同機構は「切開後約 2 週間はチューブの逸脱などが起こりやすい」として、問題がなければ交換を控えるよう注意を呼びかけている。 死亡事例は 1 例を除いて切開後 2 週間以内に起きていた。 同機構は、切開した穴が安定するまでに約 2 週間かかることから、それまではチューブが外れたり、目的と違う場所に入りやすかったりすることを、医療従事者は認識すべきだとした。 (姫野直行、asahi = 6-7-18)
おたふくかぜで難聴、282 人に 1 人、千葉の小児科調査
おたふくかぜにかかった人の約 300 人に 1 人が合併症で難聴になっていたことが藤森小児科(千葉市)の藤森誠医師らの調査でわかった。 31 日から岡山市で開かれる、日本感染症学会と日本化学療法学会の合同学会で発表する。 調査は健康保険組合の加入者 158 万人の診療報酬明細書のデータを分析した。 2014 年 4 月 - 15 年 3 月に「おたふくかぜ」と診断を受けた人は 2,822 人おり、その後におたふくかぜが原因による難聴でステロイド治療を受けていた患者は 10 人だった。 発生確率は 282 人に 1 人だった。
おたふくかぜは、ムンプスウイルスによる感染症。 耳の下からあごにかけての腫れや発熱が特徴で、合併症として難聴や髄膜炎が知られている。 一時期はしか(麻疹)と風疹との混合でワクチンが定期接種されていたが、ワクチンによる無菌性髄膜炎が問題となり、1993 年に中止された。 現在は任意接種で、予防接種率は 4 割程度にとどまる。 関連学会などが定期接種を求めて国に要望書を提出している。
これまでの研究で合併症で難聴になる確率は約 1 千人に 1 人と言われている。 藤森医師は「おたふくかぜの合併症をビッグデータで調べた研究はあまりなく、改めて高い確率で難聴が起こる可能性があることがわかった」と話している。 (水戸部六美、asahi = 5-28-18)
HIV の遺伝子壊す技術開発 神戸大、細胞実験に成功
人間の遺伝子の中に入り込んだエイズウイルス (HIV) の遺伝子を、「ゲノム編集」と呼ばれる技術を使って壊すことに、神戸大のグループが成功した。 細胞レベルの実験で、すぐに HIV 感染者に使うのは難しいが、いまは不可能な HIV 感染の完治への応用が期待される。 18 日発表した。
HIV は複数の強力な治療薬を飲むことで増殖を抑えられ、感染者は糖尿病のような慢性病の患者のように普通の生活を送れるようになった。 だが、HIV が感染した細胞では、遺伝子の中に HIV の遺伝子が入り込んでいて、ウイルス本体そのものが消えてもこの感染細胞は残り続ける。 薬をやめるとこの細胞が HIV を再びつくり始めるので、薬を一生飲み続けなければならない。
亀岡正典・神戸大准教授(ウイルス学)らは、「CRISPR (クリスパー)/Cas (キャス) 9」というゲノム編集技術で、HIV が増えるのに必須な 2 種類の遺伝子「Tat」と「Rev」を壊す道具をつくった。 培養皿の中で感染細胞にこの道具を働かせると、HIV の生産をほぼ止めることができた。 ゲノム編集は、狙った遺伝子を壊したり、差し替えたりする技術だが、たまたま配列の似た無関係な遺伝子に働くまちがいが起きると、細胞ががん化する恐れなどがある。 今回、HIV の遺伝子に似た細胞の遺伝子が傷ついたり、細胞自体の生存率が下がったりといった悪影響は見られなかったという。
亀岡さんは「感染者の体内で、CRISPR/Cas9 のシステムをどうやって感染細胞に送り込むかが今後の課題」と話している。 CRISPR/Cas9 の仕組みをつくった仏米の科学者 2 人はノーベル医学生理学賞や化学賞の有力候補とされる。 成果は 17 日付の英科学誌サイエンティフィックリポーツに発表した。 (鍛治信太郎、asahi = 5-19-18)
歯のかぶせ物、白が人気です 新技術 + 保険適用で身近に
デジタル技術を使った新しい歯のかぶせ物の公的医療保険の適用が広がっている。 白いため銀歯より自然に近く、付け替える人もいる。 口腔(こうくう)内スキャナーによる型どりも保険適用されるようになると、患者の苦痛が減って製作期間も短縮できる。 東京都大田区の美容師小林大輔さん (42) は、5 本の歯に銀歯が入っていた。 笑うと銀歯が見えるのを気にしていた。 子どもにからかわれたこともあった。
昭和大歯科病院(東京都大田区)で昨年 2 月、銀歯を白いかぶせ物に替える治療を始めた。 4 本は「CAD/CAM (キャドキャム)冠」にした。 公的医療保険が使え、自己負担は 1 本約 8 千円。 医療保険が適用されない 1 本は自費診療でセラミック冠を入れ、約 8 万円かかった。 小林さんは「歯を気にせず笑えて、お客さんにも口を大きく開けて説明できるようになった」と喜ぶ。 CAD と CAM はそれぞれ、コンピューター支援による設計、加工を意味する。 CAD/CAM 冠はこれらの技術で造られたかぶせ物「冠」だ。 それまでは、銀歯と硬質レジンジャケット冠、セラミック冠が主な選択肢だった。 (南宏美、asahi = 5-9-18)
名古屋で中学生 2 人がはしか感染 校内で感染拡大か
名古屋市は 6 日、市内の同じ中学校に通う 10 代の男子生徒 2 人が、新たにはしか(麻疹)に感染したのを確認したと発表した。 愛知県内の感染者は計 16 人になった。 市感染症対策室によると、2 人は学校に通学した翌日の今月 2 - 3 日にそれぞれ発熱症状が出たため、市内の医療機関を受診。 検査したところ、陽性反応がでた。 いずれも容体は安定しているという。 2 人が通う中学校では、先月 23 日にも女子生徒 1 人の感染が確認されており、校内で感染が広がった可能性があるという。 (asahi = 5-6-18)
◇ ◇ ◇
はしか患者、急増中 鎮静のカギは「ワクチン 1 回世代」
沖縄県ではしか(麻疹)に感染した患者が急増し、80 人以上に上っている。 台湾からの旅行者が感染源となって感染は広がり、他県でも感染例が報告されている。 鎮静するのか、広がるのか。カギの一つが、一般に患者が多い 20 代から 40 代への対策だ。 国立感染症研究所によると、はしかは、ウイルス感染後、10 - 12 日間の潜伏期を経て、発熱やせきなどの症状が出る。 ほかに発疹や鼻水、光がまぶしいなどの結膜炎症状なども現れるという。
感染経路は、はしかのウイルスが空気中に漂い、吸い込んだ人間が感染する「空気感染」や、せきやくしゃみで飛び散り、近くの人に感染する「飛沫(ひまつ)感染」など様々だ。 感染力が「最強」と言われ、インフルエンザの 10 倍程度とされている。 ウイルスは免疫細胞に感染するため、感染した患者は免疫機能が落ち、約 3 割が合併症を起こす。 肺炎や咽頭炎などを合併して死亡することもある。 2016 年には、途上国の子どもを中心に約 9 万人が世界で亡くなったとされている。
これだけ強い感染症となると、以前は子どものころにはしかにかかるのは当たり前で、20 代になるまでにだいたいの人は感染していた。 だが、1978 年以降に進められたワクチンの定期接種のおかげで、個人の感染への抵抗力が高まり、集団での免疫が強化され、感染者は激減した。 こうした取り組みのおかげで、日本は 2015 年に WHO 西太平洋地域麻疹排除認証委員会から、「麻疹排除状態」にあると認定された。 昨年もこの排除状態が維持されていると認証されている。 (服部尚、asahi = 5-2-18)
ES 細胞からの肝細胞移植、秋に第 1 号の治験開始へ
重い肝臓病の赤ちゃんに、ヒトの ES 細胞(胚性幹細胞)から作った肝細胞を移植して治療する臨床試験(治験)について、国立成育医療研究センター(東京都)が今秋にも 1 人目の移植を予定している。 国への申請が先月末までに認められた。 人の病気の治療に ES 細胞が使われるのは国内初となる。 センターによると、治療の対象となるのは、肝臓の酵素が欠けていて、有毒なアンモニアを生まれつき分解できない尿素サイクル異常症の赤ちゃん。 血中のアンモニア濃度が上がると脳に障害がでる。 10 万人に 1 人ほどに発症し、死亡率も高い。 治療には肝臓移植が必要だが、安全面から体重 6 キロ(生後 3 - 6 カ月)以上が好ましいとされる。
治験では、ES 細胞から作った数千万個の肝細胞を乳児の血管から注射。 この肝細胞がアンモニアを分解する。 夏ごろから患者を募集し、早ければ秋に 1 人目の移植を予定。 1 年間で 5 人を目標に移植し、安全性や効果を確認する。 同センター研究所の梅沢明弘副所長は「治療を待っている赤ちゃんは多い。 肝臓移植までの『橋渡し』となる治療法を確立したい」と話す。 ES 細胞は、iPS 細胞と同様に様々な組織の細胞になることから万能細胞とも呼ばれる。 ただ、使われなかったヒトの受精卵から作るため倫理的な課題があるとして、国内では長く基礎研究に限られていた。 米英などでは目の難病などで治験が行われている。 (戸田政考、asahi = 5-1-18)
貝毒が猛威、潮干狩り名所打撃 手足しびれや歩行困難も
二枚貝を食べると中毒症状を起こす「貝毒」が、この四半世紀で最多ペースで規制値を超える事態になっている。 潮干狩りシーズンのゴールデンウィーク (GW) を迎える中、二枚貝を持ち帰らないよう呼びかける自治体も出てきた。 農林水産省によると、1 日までに大阪府や兵庫県、徳島県などの沿岸を中心に延べ 56 海域でまひ性貝毒が規制値を超え、出荷が自主規制された。 1993 年以降最多で、昨年同時期に比べて 2.6 倍のペース。 同省は 4 月、各都道府県に対して注意喚起を徹底するよう求める文書を出した。
貝毒は、ホタテガイやシジミなどの二枚貝が有毒なプランクトンを食べて一時的に体内に毒をためることで発生。 加熱しても毒は消えず、食べると手足や顔面のしびれなどの中毒症状を起こし、死に至ることもある。 徳島県では、採取したカキから体重 60 キロの人がむき身 1 個を食べると死亡する恐れもある高濃度の貝毒を検出。 県は漁業者に出荷の自主規制を指導し、県民には潮干狩りで二枚貝を採らないよう求めた。 大阪府では国の規制値の 42 倍の毒性を持つアサリが見つかったほか、兵庫県西部で 35 年ぶり、岡山県東部で 32 年ぶりに貝毒が発生している。
貝毒の大流行は、行楽シーズンの潮干狩り場を直撃している。 例年なら潮干狩り客でにぎわう徳島県藍住町の吉野川。 4 月 10 日、県が吉野川のシジミから国の規制値を上回る貝毒を検出したと発表してからは、地元漁協が岸辺にシジミ採り禁止の看板を出し、訪れる人も途絶えている。 (長富由希子、福家司、asahi = 5-1-18)
脳梗塞、発症直後の「血管内治療」で回復率 4 割上昇
脳梗塞(こうそく)になった 2 千人以上に対する 24 時間以内の治療を分析したところ、カテーテルで血管の詰まりを取り除く「血管内治療」で 3 カ月後の回復率が 4 割上昇することが分かったと、兵庫医大などのチームが 25 日、発表した。 この治療法について全国的に大規模な検証をしたのは初めて。 軽症でも効果がある可能性も示されたという。 米国心臓協会の雑誌に同日、掲載された。
この治療は 2010 年に公的な医療保険が使えるようになった。 発症から原則 8 時間以内に治療する。 チームは 14 - 16 年に脳の太い血管が詰まる脳梗塞になって、北海道から九州までの全国 46 施設でこの治療を受けた人(1,121 人)と、受けなかった人(同)を対象とし、3 カ月後の状態を解析した。 治療を受けた人では、まひなどの障害が残らずに回復したのは 35.3% で、死亡したのは 9.8% だった。 来院までの時間や重症度などを統計学的に補正したうえで、治療を受けなかった人と比較。 回復率は 44% 上がり、死亡率は 25% 下がるという結果になった。
米国のガイドラインでは、治療が推奨される条件として、「重症度」や「血管がつまる範囲」が定められている。 しかし、今回の結果では軽症の人や範囲が広い人でも効果がある可能性が示された。 吉村紳一教授(脳神経外科)は「これまでの臨床試験では血管内治療の有効性がまだ一部しか示されていない。 さらに検証されてもっと治療が広がることを期待したい。」と話す。 (合田禄、asahi = 4-27-18)
3D 映像で認知症予防 関西医大など開発
ミックスト・リアリティー(複合現実、MR)と呼ばれる技術を使い、認知機能を改善させる新たなリハビリ法を、関西医科大などの研究チームが開発した。 認知症の予防などに役立つ可能性があるという。 大阪府枚方市の同大で 12 日、実演された。 MR は、VR (仮想現実)の技術を進めたもので、現実の空間に 3D 映像を組み合わせる。 マイクロソフト社のゴーグル状の装置を使い、大阪市の IT 企業テクリコと共同で、検証中のものも含めて、6 種類のシステムをつくった。
その一つが、ゴーグル越しに浮かぶように見える数字を、小さい方から順番に選ぶという課題。首を振りながら、視界の中央にあるカーソルを目当ての数字に合わせ、手元のボタンを押す。正解すると数字が消える仕組みだ。実際に歩いて、途中で現れる花のうち、指定された色だけを選ぶような、身体運動と組み合わせた課題もある。 認知トレーニングと呼ばれるリハビリの一つ。現在はドリル問題を使う方法などがあるが、飽きやすかったり、スタッフが1対1で対応したりする必要があるという。システムの開発が進めば、自動で患者に合ったメニューの組み立てや回答の判定ができるようになる。 (鈴木智之、asahi = 4-14-18)
50 年前に新生児取り違えか 順天堂医院が親子に謝罪
順天堂医院(東京都文京区)を運営する学校法人「順天堂」は 6 日、同医院で約 50 年前に、新生児を取り違えていた可能性が高いと発表した。 同医院で生まれた子どもと、母親の DNA 検査を実施したところ、親子関係が存在しないと分かったという。 一部週刊誌の報道を受け、ホームページに経緯を掲載した。
ホームページによると、母子から相談を受け、出生時の状況を聞いて調査したところ、医院で取り違えが発生した可能性が「極めて高い」と判断した。 当時は、生まれた新生児を沐浴(もくよく)させた後、足裏に母親の名前を記しており、その前に取り違えが起きたなどと考えられるという。 医院は、当事者の親子に謝罪した。 もう一方の当事者の親子は当時のカルテなどである程度絞られたが、既に 50 年以上たっていることなどを考慮し、医院側からは伝えないという。 医院は、「関係者の皆さまに心からおわびします」としている。 (asahi = 4-7-18)
短時間の多量飲酒に注意! けがのリスク 25.6 倍に
これから新入生歓迎の飲み会シーズン。 短時間での多量の飲酒を体験した大学生は、そうでない学生と比べて飲酒時の転倒などけがのリスクが 25 倍も高い - -。 筑波大学の調査ではそんな結果が出ている。 未成年の飲酒はもちろん禁止だが、「イッキ飲みなど過剰な飲酒は、急性アルコール中毒だけでなくけがをする危険も高くなる」と注意を呼びかけている。
筑波大学医学医療系・吉本尚准教授(地域総合診療医学)らの研究グループが昨年、発表した。 20 歳以上の大学生・大学院生計 2,177 人の 2013 年の健康診断での回答を分析した。 短時間の多量飲酒のことを「ビンジ飲酒」と呼び、国際的な飲酒量の目安のひとつになっている。 今回の調査では、「2 時間に男性なら純アルコール 50 グラム以上、女性なら同 40 グラム以上を摂取した場合」を「ビンジ飲酒」と定義した。
過去 1 年間に、こうしたビンジ飲酒の経験をたずねたところ、1 回以上経験していたのは、男性 693 人(約 57%)、女性 458 人(約 48%)だった。 また、飲酒した関連での骨折や打撲などのけがを過去 1 年間に経験したのは 107 人(約 5%)で、このうち 104 人(約 97%)がビンジ飲酒を 1 年間に 1 回以上経験していた。 ビンジ飲酒をしていない学生と比べ、飲酒関連のけがの経験は 25.6 倍だった。 (浅野真、asahi = 4-3-18)
ヒアリくんくん探索犬 台湾から来日、国内でも活躍期待
強毒アリの来襲
記事コピー (asahi = 6-14-17 〜 3-26-18)
「命の選別」なのか 新型出生前診断、開始から 5 年
妊婦の血液で、赤ちゃんにダウン症などがあるかどうかわかる「新型出生前診断 (NIPT)」が始まり、まもなく 5 年になります。 これまでに 5 万組以上の夫婦が受けました。 日本産科婦人科学会は今後、実施施設を増やしていく方針です。 この検査について、みなさんと考えます。
採血だけで検査 精度 99%
赤ちゃんの染色体や遺伝子の異常を誕生前に調べる検査には、体外受精した受精卵を調べる「着床前診断」と、妊娠後、生まれる前に調べる「出生前診断」があります。 出生前診断のうち羊水検査は、感度(精度)がほぼ 100% と高く、確定診断に使われます。 ただし子宮に針を刺すので、約 300 人に 1 人の割合で流産のリスクがあります。 妊婦の血中ホルモンなどの成分を調べる検査と超音波検査を組み合わせた「超音波マーカー検査」は、採血と超音波検査だけですみます。 体への負担は軽いのですが、感度は 80 - 85% とあまり高くありません。
新型出生前診断は、採血だけですみ、しかも感度が約 99% と高く、検査が受けられる時期も長いのが特徴です。 妊婦の血液にわずかに含まれる胎児由来の DNA を分析します。 微量の DNA を高速で分析できるようになって可能になり、2011 年に米国で始まりました。 採血だけでできるので、専門知識が十分にない医療機関でも検査できます。 国内では、十分なカウンセリングなどが伴わないと混乱が生じるとして、日本産科婦人科学会(日産婦)や日本医学会などが 12 年から実施体制を議論。 遺伝に詳しい常勤医がいるなどの条件を満たす医療機関を認定し、臨床研究として実施すると決めました。 対象を原則として 35 歳以上の妊婦に限り、調べる疾患も三つの染色体異常に限定しました。
認定施設は現在 90 カ所。 その大半が加盟する団体「NIPT コンソーシアム」によると、実施開始の 13 年 4 月から 17 年 9 月までに約 5 万 1 千組の夫婦が受けました。 日産婦は今月、すでに 5 年の実績があることなどから臨床研究を終了し、一般診療として実施すると決めました。 詳細は今後、関連団体との協議で決まりますが、実施施設は増える見通しです。 NIPT コンソーシアム代表の左合治彦医師は「日産婦の指針には法的拘束力が無く、現状では無認可施設で十分なカウンセリング無しに検査が行われるなどの問題が起きている。 今後は、医療機関に加えて検査会社も登録制にするなど、抜け道のない実施体制作りが必要です。」と話しています。
「安易な中絶」などない 室月淳・宮城県立こども病院産科長
私の病院では、国内で新型出生前診断が始まった 2013 年から検査を実施し、毎年約 250 組の夫婦が受けています。 夫婦が悩み苦しむ現場に立ち会い、医師として新型出生前診断について考え続けてきました。 夫婦には検査前の遺伝カウンセリングで、仮に胎児に病気がみつかったらどうするかをよく考えていただきます。 「病気があっても産みます」という結論にいたった夫婦は、基本的に検査を受けません。 ですから、検査を受けるのは、病気がわかれば中絶を選ぶという夫婦が大半となります。
新型出生前診断で病気がわかった夫婦の 95% 以上が人工妊娠中絶を選ぶことから、「安易な中絶が増えている」と批判する人が多いです。 しかし、安易に中絶する夫婦など存在しません。 みな悩みに悩んだ末の選択です。 中絶を選んだ夫婦、特に妊婦さんの悲しみや苦しみは、病気などで死産だった方と変わりません。 検査に対して、「命の選別だ」という批判もあります。 遺伝情報や障害、病気で人を差別するべきではないという意味で、命の選別をするべきではないとの主張には全面的に賛成です。 国家などが検査や中絶を強制することも許されません。
しかし、あらゆる出生前診断が「命の選別」と批判されることには、違和感を感じます。 第三者が夫婦に対し、検査を受けることや結果を受けて妊娠をあきらめることを一律に禁じられるのでしょうか。 どれだけ支援があっても、最終的に子どもの面倒をみるのは夫婦ではないでしょうか。
それに、染色体の病気がわかって中絶を選ぶ夫婦は、必ずしもダウン症候群などを差別しているわけではありません。 家庭の経済状況など様々な個別で複雑な事情があってのことです。 個々の夫婦が置かれた状況はそれぞれ複雑で、異なります。 夫婦も医療者も複雑な状況をどのように解決すればいいのか絶えず苦闘しています。 そのような現場にいると、「命の選別を規制すべきだ」といった一刀両断の議論には、あまり意味がないと感じざるを得ません。
私の記憶では、「命の選別」という言い方が使われ始めたのは 1990 年ごろだったと思います。 当時は、出生前診断のもつ本質的な問題をついた批判だと感心しました。 しかし、それから 30 年近く経ち、産科医療をとりまく状況は大きく変わりました。 出生前診断の技術も大きく進み、欧米では次の世代の出生前診断がすでに始まり、新型出生前診断がもはや「新型」と呼べなくなる状況です。 「命の選別」と批判して新技術の可能性を遠ざけるのは、一種の思考停止ではないでしょうか。 テクノロジーの進展を止めることはできません。 「命の選別」という使い古された批判を繰り返すのではなく、手探りでも、現実に即した解決策を模索していくしかない時期に来ていると思います。
ダウン症、実態を知って 玉井浩・大阪医科大小児科教授
私の三女にはダウン症があります。 今年、成人式を迎えました。 時には体調を崩すこともありますが、ダンススクールに通い、毎日、楽しく幸せに暮らしています。 三女の存在は、上の子どもたちにもいい影響を与え、彼らが自分たちの生き方を考え直すきっかけになりました。 新型出生前診断のカウンセリングで、こういったダウン症のある人とその家族の実態がどこまで正しく伝わっているのか心配です。 遺伝カウンセラー養成講座などで講演することがありますが、多くの受講者は娘の話をすると驚きます。
ダウン症のある子の 50% は心疾患を合併し、10% は消化器の奇形を伴う - -。 カウンセリングで通り一遍にこうした説明を受ければ、話を聞いた夫婦は怖くなり、産んでも育てられるだろうかと不安になります。 カウンセリングを担う人は、もっとダウン症の人たちの実態を具体的に知る努力をしてほしい。 新型出生前診断のカウンセリングでは、検査の仕組みなどを説明する DVD を 30 分間流して終わり、という医療機関もあると聞きました。 日本産科婦人科学会は今後、実施施設を増やす方針だそうですが、学会や実施施設の団体「NIPT コンソーシアム」は、どこで検査を受けても、確実に質の高いカウンセリングが受けられる体制を作るべきです。
また、新型出生前診断で染色体変異が見つかった夫婦の選択肢を増やす努力も必要です。 米国では、ダウン症のある子どもを育てたいと希望する里親が常に約 400 組は登録されているそうです。 ダウン症の子どもが素直でかわいいからです。 日本では里親そのものの人数が少ないですが、その存在を知ることでダウン症の子どもを産んで育ててみようという夫婦が増えるかもしれません。
これまで抜け落ちていたと感じるのは、検査結果を受けて中絶を選んだ夫婦の心のケアです。 強い罪悪感を抱き、うつ状態になったり、次の子どもを妊娠する決意ができなかったりしている複数の女性の話を聞いたことがあります。 新型出生前診断は産科で実施しているので、中絶が終わると夫婦と医療機関とのつながりは切れてしまいます。 その後も継続して相談できる窓口を設けるべきです。
生殖医療技術は大きく進歩しています。 新型出生前診断がいま対象にしている 3 種類の染色体変異のほかに、もっと色々な変異が妊婦の血液からわかるようになっています。 検査を受けたい人がいる以上、一律に規制することはできません。 ただ、検査で見つかる変異の中には、日常生活に何も問題が生じないものや、どのような症状につながるのかよくわからないものもあります。 あらゆる人は、何らかの遺伝子の変異を持っています。 それが人類の多様性にもなっています。 出生前診断を考える際には、その点をよく理解してもらいたいです。
◇
流産を繰り返す不育症に悩まされた夫婦、胎児に重い病気が見つかった夫婦、自分の病気と闘いながら妊娠・出産した女性 … 連載を通じ、妊娠から赤ちゃんの誕生までは奇跡に近い営みだという思いを改めて強くしました。 生まれるまでわからないことがたくさんあります。 それでも検査技術が進み、望めば、生まれる前に赤ちゃんについて一定程度、わかるようになってきています。 そんな手段のひとつが、採血だけでできる新型出生前診断です。 今日から「患者を生きる」では、体験者の話を紹介しています。 私も取材で、検査を受けた方や受けなかった方の話をうかがいました。
「長年の不妊治療でやっと授かった赤ちゃん。 安心のために可能な検査はすべて受けたかった。 でも検査前、病気が見つかった場合のことは現実問題としては考えられませんでした。」 「異常があっても中絶するつもりは無く、新型出生前診断は受けなかったのに、通常の妊婦健診で障害が見つかりました。 上に子どもが 2 人いて、子育てを心配した義母に中絶を勧められ、困りました。」 あらゆる出生前診断は、受ける前も受けた後も苦悩の種にもなり得ます。 解析技術が進み、新しい検査が登場しつつある今、始まって5年になる新型出生前診断について改めて考えてみたいと思います。 (大岩ゆり、asahi = 3-19-18)
前 報 (12-16-16)
「NKT 細胞」によるがん免疫療法開発へ 理研など治験
「ナチュラルキラー T (NKT) 細胞」と呼ばれるリンパ球の一種を活性化させて、免疫細胞によるがん細胞への攻撃を促す免疫療法の開発に向けて、慶応大病院や理化学研究所が 12 日、臨床試験(治験)を始めた。 NKT 細胞は、がんを攻撃するさまざまな免疫細胞の働きを高めるおおもとの役割をしている。 また、免疫細胞の攻撃を長期間、持続させる働きもある。 理研の谷口克グループディレクターらは、NKT 細胞を比較的簡単に取り出せる血液細胞を発見。 この血液細胞を使うと、これまでより数倍高く、NKT 細胞を活性化させられるという。 さらに、この血液細胞に結合して NKT 細胞の活性化を開始させる人工物質も開発した。 (服部尚、asahi = 3-12-18)
血中ビタミン D 低いと、がんリスク上昇 肝臓がんで顕著
血液中のビタミン D の濃度が低いとがんになるリスクが高くなることがわかった。 国立がん研究センターのチームが 8 日、英医学誌ブリティッシュ・メディカル・ジャーナルに論文を発表した。 ビタミン D はがん細胞の増殖を抑える働きがあるためとみられる。 チームは岩手や沖縄など 8 県の 40 - 69 歳の約 3 万 3 千人を 1990 年以降平均約 16 年間追跡し、うち約 8 千人の血液中のビタミン D の濃度を調べた。 濃度によって四つのグループに分けて比べた。 濃度が最も低いグループががんになるリスクは、他の三つのグループに比べて約 2 割高かった。 特に肝臓がんで顕著で、最も濃度が低いグループは、最も高いグループに比べてがんになるリスクが約 5 割高かった。 (南宏美、asahi = 3-8-18)
インフル新薬、14 日から保険適用 1 回のむだけ
1 回のむだけのインフルエンザ新薬「ゾフルーザ」が 14 日から保険適用されることになった。 厚生労働相の諮問機関・中央社会保険医療協議会(中医協)に 7 日提案し、了承された。 開発した塩野義製薬は「速やかに発売する」としている。 ゾフルーザは、1 日 2 回、5 日間のみ続ける既存薬のタミフルなどに比べて使いやすい。 A 型、B 型のインフルエンザウイルスの増殖を直接抑える新しいタイプで、従来の薬にウイルスが耐性を持ち、効きにくくなった場合にも効果が期待される。
価格は 10 ミリグラム錠約 1,500 円、20 ミリグラム錠約 2,400 円。 年齢や体重によってのむ量が決まり、体重 60 キロの成人は 20 ミリグラム錠を二つ(4,800 円)のむ。 12 歳未満の子どもで体重 15 キロなら、10 ミリグラム錠を一つ(1,500 円)。 患者側は 1 - 3 割を負担する。 ゾフルーザは、有望な薬を早く実用化するため、優先審査する制度の対象。 昨年 10 月に塩野義製薬が製造販売を申請し、今年 2 月に厚労省の部会が了承した。 一般的なスケジュールに当てはめると、保険適用は 5 月とみられていたが、前倒しされた。 (福地慶太郎、asahi = 3-7-18)
◇ ◇ ◇
1 回飲むだけのインフル新薬、5 月発売へ 塩野義製薬
1 回飲むだけの新たなインフルエンザ治療薬「ゾフルーザ」が 5 月にも発売される見通しになった。 ウイルスの増殖を直接抑える、これまでになかったタイプ。 塩野義製薬が開発した。 従来の薬にウイルスが耐性を持ち、効きにくくなった人にも効果が期待される。 厚生労働省の部会が 2 日、製造販売を了承した。 順調にいけば 3 月に承認され、5 月にも薬価が決まり発売される。 A 型、B 型のインフルエンザウイルス感染症が対象。 年齢や体重によって異なる量の錠剤を 1 回飲む。
1 日 2 回、5 日間飲み続けるタミフルなどと比べて使いやすいのが特徴だ。 塩野義製薬によると、既存薬よりも他人にウイルスを感染させるリスクを減らせると期待される。 国内でよく使われるタミフルなどの 4 種のインフル薬は、細胞内で増殖したウイルスが細胞外に広がるのを抑える。 このタイプの薬が効かない耐性ウイルスが流行した時に、ゾフルーザは効果を発揮しそうだ。
10 年前には、欧州でタミフルに耐性のあるウイルスが登場し世界中に広まった。 4 年前には、札幌市内の患者から、タミフルなどが効きにくいウイルスが検出された。 国や自治体は、従来薬に耐性をもつウイルスの調査を続けている。 ゾフルーザは、有望な薬を早く実用化するために優先的に審査する、先駆け審査指定制度の対象になっている。 (福地慶太郎、asahi = 2-2-18)
免疫療法、固形がんに効く新手法 山口大、マウス実験
免疫細胞の攻撃力を遺伝子操作で高めるがんの免疫療法「CAR-T (カーティー)細胞療法」について、肺がんなど固形がんの治療に効果を示す新手法を山口大学の玉田耕治教授らの研究チームが開発した。 がん細胞をマウスに移植して確かめた。 5 日付の米科学誌ネイチャーバイオテクノロジー電子版に発表した。 CAR-T 細胞療法は、患者から取り出した免疫細胞を遺伝子操作してがんを攻撃する力を高めて再び体内に戻す治療法。 これまで急性リンパ性白血病など血液がんの治療で米国などで承認されている。 だが、固形がんでは効果はまだ確立されていない。
玉田教授らは、T 細胞という免疫細胞にがんの表面にある特定のたんぱく質にくっつく分子と、T 細胞を活性化させる「インターロイキン (IL) 7」と、「CCL19」という二つの生理活性物質を遺伝子操作して導入した。 肺がんなどの細胞を移植したマウスに、CAR-T 細胞療法をしたところ、ほぼすべてでがんが消失し生存期間が 4 カ月以上だった。 血液がんの治療に使われる従来の CAR-T 細胞療法では大半の生存期間が約 2 カ月以内だった。
再びマウスにがん細胞を移植しても増殖しなかったほか、遺伝子導入した免疫細胞だけでなく、もともとマウスの体内にあった免疫細胞も活性化したという。 玉田教授は「固形がんでこれほど効果が出たのは他に例がないのではないか。 2 年以内に臨床研究につなげたい」と話している。 (服部尚、asahi = 3-6-18)
早期の乳がん大腸がん、10 年生存率 9 割超 早期発見で
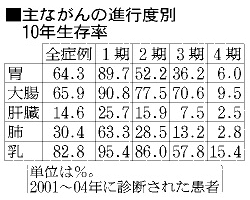
国立がん研究センターなどの研究班は 28 日、2001 年からの 4 年間にがんと診断された約 5 万 7 千人の 10 年生存率は 55.5% だったと発表した。 早期の乳がんや大腸がんは生存率が 9 割を超す。 研究班は早期発見のための検診受診の重要さを訴えている。
01 -04 年に全国の 20 のがん専門病院にかかった 5 - 94 歳の患者 5 万 7,147 人が対象。 全部位と 18 種の部位別に生存率を算出した。 現在、診断された患者の生存率はもっと高いと推察される。 全部位では 00 - 03 年が対象の前回調査は 58.5%。 算出方法が変わり、同じ方法で比べると前回は 54.2% で 1.3 ポイント上昇した。 部位別では乳房(女性) 82.8%、大腸 65.9%、肺 30.4% など。前立腺(男性) 92.4%、甲状腺 86.0% などが高かった。
進行度別でみると、全部位では早期の 1 期は 80.6%。 進行するにつれて下がり、4 期は 13.1%。 部位別でも大腸や胃は 1 期で約 9 割だったが、4 期で見つかると 1 割を下回る。 研究班の猿木信裕・群馬県衛生環境研究所長は「早く発見するほど生存率は高い。 がん検診を適切に受けるなどしてほしい。」と話す。 詳細は、全国がんセンター協議会の ホームページ へ。 (川村剛志、asahi = 3-1-18)
◇ ◇ ◇
肺と食道がん 5 年生存率、日本 1 位 71 カ国・地域比較
世界 71 の国と地域のがん 5 年生存率を比較した結果を英ロンドン大や、日本の国立がん研究センターなどの国際研究グループがまとめた。 日本は肺がんと食道がんの生存率が最も高い一方、欧米と比べて血液がんでは低かった。 成果は英医学誌「ランセット(電子版)」に掲載された。 各国から集めた計 322 のがん登録のデータベースを分析。 胃や肺、女性の乳房や子宮頸部、男性の前立腺、成人と 14 歳以下の小児それぞれの白血病やリンパ腫など計 18 のがん種について、2014 年までの 15 年間に診断された約 3,751 万件を対象とした。 条件をそろえた上で、データの精度が一定以上の国について 5 年生存率を比べた。
日本は大阪や宮城、広島など 16 府県の約 183 万件が対象。 データの精度が低かった肝、膵、大人の脳腫瘍を除く 15 のがん種について各国と比べた。 10 - 14 年の推計 5 年生存率は、日本は肺がん 32.9%、食道がん 36.0% で最も高かった。 胃がんは 60.3% で、韓国の 68.9% に次いで高かった。 乳がんや子宮頸がんなども高い水準だった。 一方、白血病やリンパ腫などの血液がんは欧米に比べて生存率が低い傾向だった。 33.3% の日本の白血病(成人)に対し、フランスやスウェーデンは 60% 近い。 (川村剛志、asahi = 2-20-18)
花粉症の治療、まだ間に合う? マスクや眼鏡も活用を
スギ花粉の飛散シーズン。 花粉症の人にはつらい季節がやってきます。 「花粉症かな」と感じたら医療機関を受診し、しっかり対策して乗り切りましょう。 日本気象協会が 1 月 16 日に発表した花粉飛散予測によると、東北から近畿、四国地方までで前季の飛散量を上回る見込みだ。 特に東北では 2 倍、関東甲信・四国で 1.5 倍。スギ花粉のピークは、福岡で 2 月下旬から始まり、東京では 3 月上旬から 4 月上旬までの長期間と予想されている。
花粉症対策に詳しい日本医科大の大久保公裕主任教授(耳鼻咽喉(いんこう)科)は、飛び始め直後から治療を始める「初期療法」が有効と話す。 「薬物療法は 2 月中旬ごろからでも間に合う。 くしゃみ・鼻水、鼻づまり、目のかゆみなど、どの症状がひどいかで治療も変わってくる。 きちんと診断してもらって。」と助言する。 (asahi = 2-17-18)
妊婦血液から DNA 分析、新型出生前診断の施設増を検討
妊婦の血液から胎児の染色体異常を調べる新型出生前診断について、日本産科婦人科学会(日産婦)は、厳しい倫理審査などが必要な臨床研究を終了し、手続きなどが簡単な一般診療として認める方針を固めた。 希望しても検査を受けられない妊婦がいることから、大学病院や総合病院など全国 89 カ所の認可施設の拡大や実施要件を緩和できないか検討する。
13 日に開かれた日産婦の倫理委員会で、臨床研究終了の方針を確認。 早ければ 5 月の理事会で正式に決める。 新型出生前診断は、妊婦の血液中に含まれる胎児の DNA を分析し、出産前に染色体異常を調べる。 国内では、遺伝カウンセリングの実施などを条件に 2013 年 4 月から臨床研究が始まった。 実施が認められた医療機関は全国 89 カ所(17 年 10 月時点)あり、昨年 9 月までに約 5 万 1 千人が検査を受けた。
一方、無認可の医療機関が日産婦の指針に反して検査をあっせんし、カウンセリングを受けずに結果を知らされた妊婦に混乱が広がるなど問題になっていた。 採血だけで結果が分かり、胎児の中絶につながることから、「命の選別にあたる」との批判もある。 (佐藤建仁、asahi = 2-14-18)
田中耕一さんの技術、アルツハイマー早期診断への道開く
血液を使い、アルツハイマー病と関係の深い物質が脳にたまっていることを発症前に見つける手法を確立したと、国立長寿医療研究センター(愛知県大府市)と島津製作所(京都市)などのチームが 1 日、英科学誌ネイチャーで報告する。 今回開発された手法は、2002 年にノーベル化学賞を受賞した田中耕一さんの技術を活用し、代表的な認知症であるアルツハイマー病を「超早期に診断」する技術につながる。 ただし、これだけで診断ができるわけではなく、たとえ診断できたとしても有効な治療法はまだ確立していない。 多くの人にとっての恩恵になるには、治療法の進展も欠かせない。
研究チームの金子直樹・島津製作所田中耕一記念質量分析研究所主任によると、今回の技術は血液中から、アルツハイマー病とかかわりが深い異常たんぱく質「アミロイドベータ (Aβ)」に関連するペプチドという物質を検出する。 このペプチドは複数あって、それぞれ質量が微妙に違う。 この特徴を利用し、田中さんらが開発した質量分析技術で異なるペプチドを正確に見分ける。 (田村建二、asahi = 2-1-18)